Recomendaciones sobre el ejercicio
La American Diabetes Association recomienda que una persona con diabetes intente hacer 30 minutos de ejercicio aeróbico con una intensidad de moderada a enérgica, al menos 5 veces a la semana.
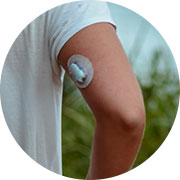
CGM de Medicare
Medicare cubre los sistemas continuos de monitoreo de glucosa (CGM) para personas insulinodependientes con diabetes tipo 1 y 2.

Recomendación sobre la glucosa
La American Diabetes Association sugiere el uso de glucosa (posprandial) de menos de 180 mg/dl.
“Cetosis” significa que hay una cantidad superior a la normal de cuerpos cetónicos en el torrente sanguíneo.
Hay diferentes tipos de cetosis, pero para las personas diabéticas, hay dos tipos principales:
Cetosis alimentaria: cuando no comemos suficientes carbohidratos para alimentar nuestro cuerpo, comenzamos a utilizar la grasa para producir energía. Este es el fundamento de las dietas cetogénicas. El subproducto de la degradación de grasas para obtener energía es un ácido graso llamado “cuerpo cetónico”. La cetosis alimentaria genera una cantidad pequeña a moderada de cuerpos cetónicos que desaparecen rápidamente cuando comenzamos a comer carbohidratos.
Cetoacidosis diabética: el segundo tipo, y más peligroso, de cetosis para las personas insulinodependientes es la cetoacidosis diabética (DKA).
Cuando el cuerpo no tiene suficiente insulina para poder utilizar los carbohidratos para generar energía, comienza a utilizar grasas para alimentarse y a producir grandes cantidades de cuerpos cetónicos como subproducto. Dado que el nivel de azúcar en sangre tiende a elevarse cuando el cuerpo no tiene suficiente insulina, el cuerpo también se deshidrata. La combinación de cuerpos cetónicos y deshidratación puede elevar la acidez de nuestro cuerpo. Cuando la sangre está ácida, nos sentimos muy mal: náuseas, falta de energía, dificultad en el habla, confusión en el pensamiento, problemas para respirar, cambios en la frecuencia cardíaca, eventualmente desmayos e incluso insuficiencia orgánica que puede ser mortal.
A diferencia de la cetosis alimentaria, la única forma de revertir la DKA es una dosis de insulina. Otros tratamientos incluyen la hidratación y el equilibrio de electrolitos con líquidos intravenosos.
Las personas que toman insulina de acción prolongada corren el riesgo de padecer DKA cuando reducen drásticamente u olvidan tomar las dosis. Las personas con bombas de insulina corren riesgo en el caso de oclusión de un conducto o lugar, o un período prolongado de desconexión. Quienes toman medicamentos orales para la diabetes tienen mayor riesgo de sufrir DKA si el páncreas pierde la capacidad de producir insulina de forma suficiente y el nivel de azúcar en sangre aumenta en gran medida.
El monitoreo de cuerpos cetónicos (con tiras reactivas para la orina o medidores para detectar el nivel de cuerpos cetónicos en sangre) en cualquier momento que tengamos un nivel de azúcar en sangre elevado por un motivo desconocido puede ayudar a prevenir la DKA. Si se siente mal, es importante que siga recibiendo insulina, se mantenga hidratado y monitoree los cuerpos cetónicos. Las personas insulinodependientes deben trabajar junto con su médico y un nutricionista registrado antes de intentar seguir una dieta cetogénica.
El examen de hemoglobina glicosilada A1C (HbA1C), que, a menudo, se denomina “examen de A1C”, mide el nivel promedio de glucosa en sangre a lo largo de un período de, aproximadamente, tres meses. Los glóbulos rojos transportan oxígeno y nutrientes por todo el cuerpo. El oxígeno “pide un aventón” a los glóbulos rojos y sujetándose a las moléculas de hemoglobina. Pero la glucosa presente en nuestro torrente sanguíneo también se sujeta a la hemoglobina de los glóbulos rojos. Al igual que cuando derramamos jarabe para panqueques, todo lo que tocamos está más pegajoso, tener un exceso de glucosa en el torrente sanguíneo significa que cada vez más cantidad de esas moléculas de hemoglobina están recubiertas de glucosa. Este proceso se denomina “glucosilación”. El examen de A1C mide el porcentaje de glóbulos rojos recubiertos por glucosa (glucosilados).
Dado que los glóbulos rojos suelen durar alrededor de tres meses, la A1C es una medición del promedio del azúcar en sangre al que han estado expuestas esas células durante el período de tres meses más reciente. La mayoría de las personas diabéticas deben medirse la A1C cada tres meses. A menudo, las personas con diabetes tipo 2 la miden cada tres o seis meses. Para los exámenes de A1C, se toma una muestra de sangre, ya sea que se extraiga de forma intravenosa en un laboratorio (el método más preciso) o que se obtenga al pinchar un dedo en un consultorio médico, en los casos en que es posible. No hace falta hacer ayuno para realizarse un examen de A1C, y la hora del día no afecta el resultado. No obstante, debe tener en cuenta que, algunos trastornos, como la anemia, pueden hacer que el resultado del examen de A1C no sea preciso.
La A1C es importante porque se ha demostrado que su presencia elevada en la sangre puede aumentar el riesgo de sufrir complicaciones diabéticas a largo plazo, como trastornos en la vista, enfermedad renal, trastornos nerviosos, enfermedades cardíacas y accidentes cerebrovasculares. La American Diabetes Association recomienda que la mayoría de los adultos diabéticos mantenga sus niveles de A1C por debajo del 7%.
Ya sea que tenga una visión perfecta o que haya usado anteojos desde pequeño, es fundamental que todas las personas diabéticas reciban un examen anual de la vista, sin importar cuán bien controle su nivel de azúcar en sangre.
La retinopatía diabética es la causa principal de ceguera en los adultos de 18 a 65 años en los Estados Unidos. La retinopatía es ocasionada por el crecimiento excesivo y la filtración de los vasos sanguíneos detrás de la retina del ojo. Imagine que el ojo es un cine: hay una cámara con un lente que envía una imagen enfocada. Esa es la lente corneal. Y la imagen puede verse cuando brilla en la pantalla. Esa es la retina. Ahora, imagínese qué le sucedería a esa imagen si pintáramos muchas líneas a lo largo de la pantalla (crecimiento excesivo de vasos sanguíneos) o si la salpicáramos con baldes de pintura negra (filtración o sangrado de vasos sanguíneos). Ya no podemos ver la imagen y es imposible deshacer el daño. Sin embargo, sí podemos hacer MUCHO para evitar el crecimiento y la filtración de los vasos sanguíneos. Pero el primer paso es saber que existe un problema ANTES de perder la vista.
Lo ideal es que un oculista u oftalmólogo le haga un examen de la vista anual con dilatación de pupila. Este examen no requiere ninguna preparación. El doctor le colocará en cada ojo una gota de un líquido que se lo adormecerá y le dilatará la pupila. Revisará la retina con atención, y es posible que tome una fotografía. Este examen no provoca ningún dolor, y la mayoría de las personas pueden volver a sus actividades normales en un par de horas. Dado que la pupila permanece dilatada varias horas, es posible que algunas personas quieran usar anteojos de sol el resto del día.
A menudo, decimos que los ojos son la ventana del alma. Bueno, ¡ciertamente son la ventana del cuerpo! En los exámenes anuales de la vista, pueden detectarse los primeros síntomas de diabetes, glaucoma, hipertensión, cáncer, lesión neurológica, colesterol alto, artritis reumatoide, riesgo de accidente cerebrovascular, lupus, enfermedad tiroidea, aneurisma y más. Un examen anual de los ojos puede salvarle la vista ¡y hasta la vida!
Para obtener más información sobre los exámenes de la vista con dilatación de pupila y la importancia de los exámenes anuales de la vista, visite https://nei.nih.gov/learn-about-eye-health/healthy-vision/get-dilated-eye-exam.
Se estima que el 30% de las personas diabéticas experimentarán durante su vida una úlcera o herida en los pies que no cicatriza. Más del 80% de las amputaciones de miembros inferiores en los Estados Unidos comienzan con una úlcera en el pie. Estas estadísticas son escalofriantes, pero hay un aspecto positivo. ¡Los exámenes de los pies reducen el riesgo de amputación en un 85%!
La complicación más habitual de la diabetes es la neuropatía periférica, que es un daño en los nervios que reduce la sensación en las extremidades (más comúnmente, en los pies). Esto aumenta la probabilidad de que pueda desarrollarse una herida sin que se advierta. La segunda complicación más habitual es la vasculopatía. La disminución del torrente sanguíneo hace que seamos más susceptibles a desarrollar heridas y enlentece su proceso de cicatrización. Los niveles elevados de glucosa también pueden “alimentar” las infecciones bacteriales y micosis.
El primer y mejor paso para la prevención es un buen control del nivel de azúcar en sangre. Controlar los niveles de azúcar en sangre reduce la cantidad de glucosa que está disponible para “alimentar” las infecciones. Esto también reduce la inflamación, el engrosamiento y el endurecimiento de los vasos sanguíneos que reducen el torrente sanguíneo.
La rutina personal del cuidado de los pies de las personas diabéticas siempre debe incluir lo siguiente:
- Observarse los pies a diario; estar atento a los cambios de color, cambios en la textura, una temperatura cálida, callos y cortes. Es posible que necesite la ayuda de un espejo para verse todos los ángulos de los pies.
- Lavarse los pies a diario con agua tibia y asegurarse de secarlos bien.
- Mantener el flujo de sangre hacia los pies es muy importante.
- 30 minutos por día de actividad física moderada.
- Evitar usar ropa constrictiva, como medias o calcetines ajustados.
- Evitar posiciones que apliquen presión, como sentarse por períodos prolongados, cruzar las piernas o mantener una posición durante mucho tiempo.
- Asegurarse de que los zapatos no presionen ni rocen los pies. La mayoría de las personas diabéticas pueden obtener un par de zapatos especializados cubiertos por el seguro cada año.
- Cortar las uñas de forma recta y limar las esquinas para reducir el riesgo de tener uñas encarnadas.
- Evitar cortar, limar o quitar los callos propios.
- Evitar que la piel esté demasiado seca; para ello, aplicar una crema humectante sin perfume en todo el pie, excepto entre los dedos.
Si percibe algún cambio o problema en los pies, procure obtener ayuda médica de inmediato. Postergar el tratamiento podría hacer que el problema sea mucho más difícil de tratar. En la mayoría de los casos, las personas diabéticas cuentan con cobertura para servicios de enfermería o podiatría para recibir cuidados en los pies que no pueden prestarse de forma independiente.
La vida con diabetes está llena de altibajos. A menudo, lo único que sabemos es que los medicamentos bajan el nivel de azúcar en sangre, y el azúcar lo sube, y eso es todo. Pero hay TANTO más que eso. De hecho, existen tantos factores que afectan el nivel de azúcar en sangre que es prácticamente imposible lograr controlarlo para que sea “normal” todo el tiempo. Incluso las personas que no tienen diabetes experimentan niveles de azúcar en sangre fuera de lo normal a veces.
LO QUE REDUCE EL NIVEL DE AZÚCAR EN SANGRE:
Habitualmente, el nivel de azúcar en sangre se reduce mediante el uso de insulina y la absorción muscular de glucosa, en especial, cuando hacemos ejercicio. Hay muchos otros medicamentos para la diabetes aparte de la insulina que ayudan a reducir el nivel de azúcar en sangre. Algunos estimulan una mayor producción de insulina, otros reducen la producción de azúcar propia en el cuerpo, otros mejoran la sensibilidad de nuestras células a la insulina y otros bloquean la digestión de carbohidratos. También perdemos un poco de azúcar al orinar cuando los niveles de glucemia son mayores a 180 mg/dl, y hay medicamentos que pueden hacer que esto suceda en niveles incluso menores. La estimulación mental también puede reducir los niveles de azúcar en sangre, ya que el cerebro utiliza glucosa como combustible. Hay algunos medicamentos que no son para la diabetes que pueden también reducir el nivel de azúcar en sangre, de manera que siempre debe asegurarse de que todo su equipo de atención médica esté al tanto de todos los medicamentos que está tomando.
LO QUE AUMENTA EL NIVEL DE AZÚCAR EN SANGRE:
Los alimentos aumentan el nivel de azúcar en sangre, en particular, los carbohidratos. Pero nuestros cuerpos también convierten las proteínas en azúcar en sangre. El estrés repentino puede aumentar los niveles de azúcar en sangre muy rápidamente, y el estrés crónico puede aumentar los niveles de azúcar en sangre de forma moderada a lo largo de períodos prolongados. Los estimulantes, como la cafeína, los medicamentos esteroides, los descongestivos nasales y los medicamentos para el trastorno por déficit de atención con hiperactividad (ADHD), también pueden aumentar el nivel de azúcar en sangre. Si comenzará a tomar alguno de estos medicamentos, asegúrese de pedirle a quien se los recetó que también le dé un plan para controlar y administrar el nivel de azúcar en sangre. A menudo, las enfermedades elevan el nivel de azúcar en sangre, en particular, las infecciones o fiebres graves. La insulinorresistencia (la incapacidad de las células del cuerpo de usar la insulina adecuadamente) también aumenta su nivel. Entre los factores que aumentan la resistencia a la insulina, se incluyen la inactividad física, el aumento de peso y los alimentos con alto contenido graso (que ocasionan insulinorresistencia temporal). Controlar el peso, hacer actividad física de forma rutinaria y reducir la ingesta de alimentos con alto contenido graso ayuda a reducir este impacto.
El glucagón es otra hormona que puede elevar el nivel de azúcar en sangre, ya que estimula al hígado a segregar azúcar al torrente sanguíneo. Nuestros cuerpos generan glucagón como respuesta a un nivel bajo de azúcar en sangre, a menos que haya mucha insulina presente (la insulina bloquea la producción de glucagón). No obstante, el glucagón puede administrarse mediante una inyección como una forma de evitar la hipoglucemia grave.
La vida con diabetes presenta muchos desafíos. Entre otras cuestiones, puede ser bastante costosa. No obstante, hay algunos beneficios del seguro médico que muchas personas no conocen. A continuación, se incluye un resumen de los servicios que cubren los seguros privados, Medicare y la mayoría de las organizaciones de atención administrada (MCO) de Medicaid.
Servicios de un nutricionista: prácticamente todas las personas diabéticas cuentan con cobertura para consultar a un nutricionista registrado y recibir “Educación médica sobre la nutrición”. Esto puede incluir información sobre cómo contar calorías, pérdida de peso, planificación de menús y otros temas relacionados con la diabetes (consejo: si también tiene hipertensión u otros diagnósticos cardíacos, puede recibir además horas adicionales de educación nutricional en relación con esa afección).
Educación sobre la diabetes: habitualmente, a las personas que fueron diagnosticadas recientemente se les aprueban, al menos, 10 horas de educación para el autocontrol de la diabetes durante el primer año después del diagnóstico y horas de educación adicionales cada año posterior. Esto incluye educación sobre cómo controlar mejor la diabetes, actualizaciones sobre las tecnologías y los medicamentos más recientes, consejos sobre cómo alimentarse correctamente y hacer ejercicios de forma segura, control del estrés, técnicas de monitoreo de la glucosa y mucho más.
Calzado: la mayoría de las personas diabéticas tienen cobertura para un par de zapatos aprobados por año. Las compañías de productos médicos duraderos y los proveedores en línea cuentan con estilos modernos y atractivos.
Podología: las personas diabéticas tienen derecho a recibir cobertura de servicios de cuidado de los pies, lo que incluye podología, exámenes, desbridamiento de callos e incluso ortopedia.
Exámenes de la vista: aunque no tengan un plan con cobertura de la vista, las personas diabéticas tienen derecho a recibir la cobertura de un examen de la vista anual con dilatación de las pupilas como un beneficio médico.
Servicios nutricionales y de ejercicio: muchos planes de seguro ofrecen descuentos y reembolsos para membresías de gimnasios, servicios de entrega de comidas a domicilio para el control del peso y hasta calzado deportivo.
Tecnología: la mayoría de los seguros médicos cubren sistemas continuos de monitoreo de glucosa para pacientes insulinodependientes, y muchos incluso están comenzando a cubrirlos para pacientes que toman medicamentos orales (en particular, si fue internado en un hospital por una complicación relacionada con la diabetes). Cada vez más compañías de seguro se están asociando con compañías tecnológicas para brindar a sus clientes aplicaciones y otras tecnologías de control digital en forma gratuita.
Administración de casos: la mayoría de las compañías aseguradoras ahora ofrecen un administrador de cuidados a las personas con diabetes. Esta persona, habitualmente, es una enfermera registrada o un trabajador social capacitado para ayudarlo a ordenar su atención y hacerse camino por el sistema de atención médica. Esta persona puede defender sus necesidades, comunicarse con los proveedores y ayudarlo a mantenerse por buen camino para cumplir con sus objetivos de administración.
Una de las mejores formas de controlar y prevenir la diabetes es a través de la actividad física. La American Diabetes Association recomienda 150 minutos de actividad física por semana (incluso dos o tres días de ejercicios de resistencia o entrenamiento de fuerza). Esto es importante no solo para mejorar el control del azúcar en sangre, sino también para reducir el riesgo de sufrir enfermedades cardíacas. Pero ¡existen incluso más beneficios! Ejercitarse 30 minutos al día aumenta la sensibilidad a la insulina. Esto puede reducir la necesidad de tomar medicamentos o insulina, y hasta prevenir o retrasar la aparición de la diabetes para quienes tienen prediabetes. Los efectos del ejercicio duran solo un día o dos, de manera que es fundamental que la actividad física sea una parte regular y rutinaria de su vida.
La actividad física también es fundamental para el control del peso, ya que nos ayuda a quemar calorías, desarrollar músculos magros y aumentar el metabolismo. La actividad física diaria también puede proporcionar beneficios a la salud mental y aliviar el estrés.
Otro gran beneficio de la actividad física es que puede ayudar a reducir el nivel de azúcar en sangre con bastante rapidez. Cuando el nivel de azúcar en sangre es mayor a lo deseado (por ejemplo, después de las comidas), podemos usar la actividad física para hacer que estos niveles regresen a nuestro rango objetivo. Por ejemplo, podemos dar una caminata después de la cena.
Hacer actividad física a diario no significa que deba inscribirse en un gimnasio. Desde jugar con los nietos, hacer tareas de jardinería y caminar con amigos (¡humanos o animales!), las posibilidades para hacer actividad física son infinitas. Lo importante es mantener la duración, la intensidad y la frecuencia. La actividad física moderada es cuando se eleva nuestro ritmo cardíaco y respiratorio, pero igualmente podemos hablar con una dificultad mínima.
Quienes toman medicamentos que pueden reducir el nivel de azúcar en sangre, como insulina y sulfonilureas, deben trabajar con la persona que se los recetó a fin de desarrollar un plan para evitar la hipoglucemia. Siempre debe tener a su disposición carbohidratos de acción rápida para tratar una baja del nivel de azúcar en sangre, en caso de producirse.
¿Cuáles son las metas realistas para el control de la diabetes? Es importante recordar que debe establecer los rangos objetivo de glucemia con quien le receta los medicamentos, y los riesgos médicos individuales, las necesidades del estilo de vida y otros factores de riesgo pueden variar.
La American Diabetes Association recomienda que los adultos mantengan la A1C por debajo del 7%, lo que corresponde con un nivel de azúcar en sangre promedio de, aproximadamente, 150 mg/dl. Quienes están en riesgo de sufrir lesiones graves debido a la hipoglucemia (como los niños pequeños), deben apuntar a una A1C de 7.5 (promedio por debajo de los 170 mg/dl). No obstante, la A1C es solo un promedio de los últimos 3 meses. Alguien que suele tener el nivel de azúcar en sangre bajo podría tener una A1C baja, pero esto no representa calidad en el control de la diabetes.
Además de la A1C, a menudo, se recomienda mantener el nivel de azúcar en sangre dentro de un rango saludable con la mayor frecuencia posible. Por ejemplo, su prestador médico podría recomendar un rango objetivo de entre 70 y 160 mg/dl, al menos, el 70% del tiempo. Este enfoque de rangos aborda tanto el promedio general como la estabilidad de sus niveles de azúcar en sangre. Las variaciones extremas de elevado a reducido, y a elevado nuevamente pueden ser tan dañinas para nuestro bienestar como un promedio total elevado. Los niveles de azúcar en sangre estables se indican mediante un número denominado “desviación estándar” (SD), una medida de cuánto se aleja el nivel de azúcar en sangre del promedio. Para la mayoría de las personas, una SD por debajo de 50 demuestra un control bastante estable. Las personas que no tienen diabetes suelen tener una SD de alrededor de 20.
Otro objetivo importante para las personas con diabetes es la presión arterial. Todas las personas deben intentar mantener la presión arterial por debajo de 120/80. Las personas diabéticas deben considerar recibir tratamiento para reducir la hipertensión si tienen una presión arterial de 140/90 o superior.
Los objetivos son una parte importante del control, pero es importante recordar que son mucho más que números. Quiénes somos (las metas de nuestra vida, nuestra salud mental y necesidades personales) es igual de importante que alcanzar los números objetivo.
Una de las preguntas más comunes sobre la diabetes está relacionada con los niveles de azúcar en sangre durante la noche. “¿Por qué mi nivel de azúcar en sangre está bien cuando me voy a dormir, pero son elevados por la mañana? ¡No como nada después de la hora de acostarme!”.
En este caso, pueden estar sucediendo diferentes cosas.
El primer paso para descubrir qué ocasionó el aumento del nivel de azúcar en sangre durante la noche es asegurarse de que regrese al nivel normal después de la cena. Controlar la glucemia 3 horas después de la cena le dará una buena indicación de esto. Cuando el nivel de azúcar en sangre se normaliza después de la cena, pero vuelve a elevarse durante la noche, existen dos causas probables:
Fenómeno del alba: se produce cuando el hígado produce glucosa adicional en las primeras horas de la mañana. Esto es ocasionado por los ciclos circadianos y hormonales del cuerpo. Aumentar la actividad física durante la semana con, al menos, 30 minutos de actividad física moderada a diario puede ayudar a reducirlo, ya que hace que su cuerpo sea más sensible a la insulina. También podemos usar medicamentos para contener los aumentos del nivel de azúcar en sangre por la noche. La metformina reduce la cantidad de glucosa que produce el hígado, y puede agregarse o aumentarse la cantidad de insulina (basal) de acción prolongada para mantener estables los niveles de azúcar en sangre durante la noche.
Efecto de Somogyi: se produce cuando el hígado libera glucosa como respuesta a una disminución del nivel de azúcar en sangre. Por ejemplo, si su nivel de azúcar en sangre disminuye demasiado en medio de la noche, no lo suficiente como para despertarlo, pero lo suficiente como para hacer que su cuerpo reaccione y produzca hormonas del estrés. Esas hormonas hacen que el hígado libere azúcar en el torrente sanguíneo, lo que produce una lectura elevada a la mañana. Si identificó este patrón (usando un sistema de monitoreo continuo de la glucosa o midiendo su nivel de azúcar en sangre durante la noche), puede evitarlo. Para ello, puede comer un refrigerio de lenta digestión en el momento de acostarse o hablar con su médico sobre reducir la cantidad de insulina o medicamentos que toma de noche.
Los azúcares pueden identificarse fácilmente en las etiquetas de los alimentos, ya que sus nombres terminan en “osa”. Por ejemplo, sacarosa, dextrosa, glucosa, fructosa, maltosa y lactosa. Los ingredientes que terminan en “dextrina” o que contienen la palabra “extracto” también son una forma de azúcar. Estos incluyen la maltodextrina, la dextrina de trigo y el extracto de malta.
Pero los azúcares no son los únicos endulzantes que afectan el nivel de azúcar en sangre. También debe buscar los jugos y extractos, como el jarabe de maíz alto en fructosa, el jarabe de maíz, la miel, el jarabe de agave, el jarabe de arce, el jarabe de caramelo y el azúcar de coco. Solo porque un producto dice que “no tiene azúcar agregada”, esto no significa que no esté repleta de otros endulzantes que aumenten el nivel de azúcar en sangre.
Otro tipo de azúcar son los alcoholes de azúcar, que terminan en “ol”. Por ejemplo, el xilitol, sorbitol y maltitol. La mayoría de los productos “sin azúcar” los contienen. Los alcoholes de azúcar se digieren con mayor lentitud que los azúcares comunes y no elevan tanto el nivel de azúcar en sangre. Si controla la cantidad de calorías que consume, puede asumir que la mitad de los alcoholes de azúcar tendrán un impacto sobre el nivel de glucosa en su sangre. Algo más que debe tener en cuenta: si los alcoholes de azúcar se consumen en grandes cantidades, pueden provocar gases, retortijones y diarrea.
Algunos endulzantes artificiales no tienen ningún impacto sobre los niveles de azúcar en sangre. Estos incluyen los siguientes: ciclamato, sacarina, sucralosa, aspartamo y acesulfamo K. Habitualmente, estos pueden encontrarse en los productos “dietéticos” o con “cero calorías”. Sin embargo, muchos estudios han demostrado que usar estos endulzantes artificiales para reemplazar los azúcares no tiene correlación con la pérdida de peso y puede ocasionar dolor de cabeza o molestias estomacales.
El estevia y la fruta del monje son endulzantes naturales sin calorías ni azúcar. Se obtienen de plantas y se secan, se hacen polvo o se convierten en líquido. Estos productos no siempre son apropiados para hornear y es posible que no se disuelvan bien en bebidas, de manera que le recomendamos que verifique las etiquetas para obtener información sobre su uso y cómo reemplazarlos en las recetas.
Explore nuestro catálogo de productos para la diabetes
Además de la selección de productos, nuestro catálogo ofrece información valiosa sobre la cobertura de seguros, productos para la diabetes, capacitación y más.
Visite nuestro catálogo en línea de diabetes Catálogo de productos para la diabetes de Byram Healthcare